
La séance du 12 octobre 2020 dirigée par Francette Lamaze
Article mis à jour le 1er septembre
Rendez-vous est donné, pour la reprise de la gymnastique le lundi 6 septembre à 18 heures au Palais omnisports Joseph Claudel.
Suite aux démarches effectuées par notre présidente, Annie Thirion, auprès du service des sports de la ville, une solution a été trouvée pour pouvoir reprendre en intérieur.
La salle de tir à l’arc ne sera pas disponible avant la fin 2021 en raison de la vaccination anticovid. Par contre, nous pourrons utiliser la salle de gymnastique (voir plan). Plan du Palais Omnisports Joseph Claudel-Salle de gymnastique
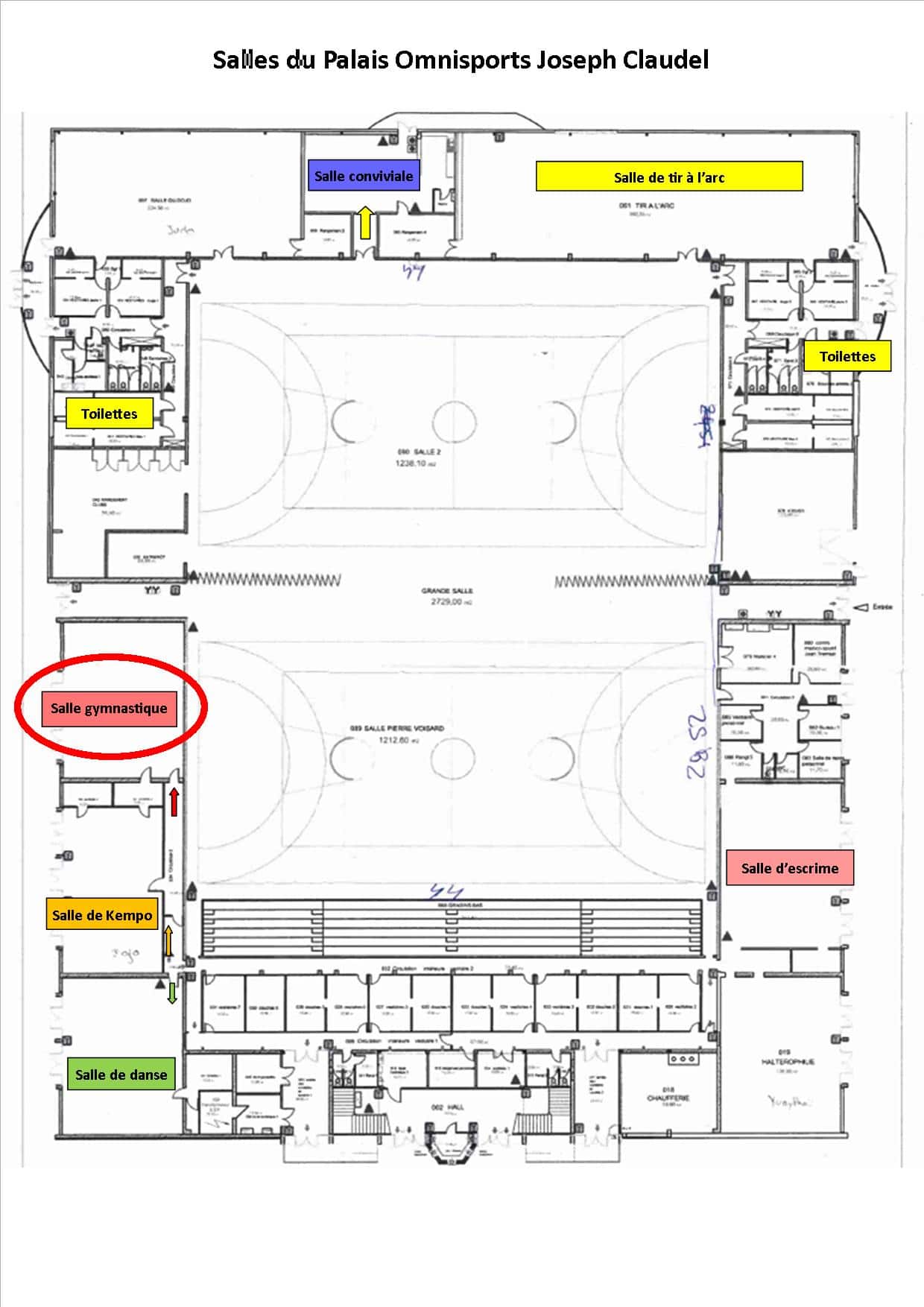
Nos séances de gymnastique rependront au Palais Omnisports Joseph Claudel dans la salle de de gymnastique (au milieu, à gauche dans l’ovale rouge) en attendant que celle de tir à l’arc (en haut à droite) soit à nouveau libre
Tout ceci reste bien entendu soumis à l’évolution de la pandémie de Covid 19. Les conditions de participation (dont le protocole sanitaire) vous serons précisées fin août.
En attendant, pour simplifier le travail administratif d’Annie Thirion, Michel Antoine et Jean-Paul Besombes, nous vous remercions de renvoyer le plus tôt possible votre dossier d’inscription pour l’année 2021-2022. N’attendez pas la dernière minute. Merci d’avance.
Nous vous rappelons que durant l’été les marches du samedi matin et les sorties vélo du jeudi matin se poursuivent tous chaque semaine et que la marche nordique a lieu la plupart des lundis matin (voir infos dans la rubrique “événements” dans la colonne de droite ci-contre).
MISE A JOUR DU 1ER SEPTEMBRE 2021 : règles sanitaires
Chaque participant viendra avec son tapis personnel et les règles sanitaire s’appliquent avec obligation du pass sanitaire : voir article du 17 août (lien ci-dessous) :
Règles sanitaires pour la poursuite ou la reprise de nos activités




















