
Le groupe des cyclos à l’entrée de l’hôpital de Senones
Nouvelle sortie “Vélo et Patrimoine ” pour un groupe d’une dizaine de cyclos du Club Cœur et Santé de Saint-Dié ce jeudi 2 août 2018.

Accueil du groupe par la directrice, Sophie Voirin
Ils ont été accueillis à l’hôpital plus que centenaire de Senones (un ancien établissement militaire construit avant la première guerre mondiale) où leur a été présenté un projet de patrimoine à venir, celui de l’hôpital intercommunal des cinq vallées qui sera implanté sur la commune de Moyenmoutier au Rabodeau.

Présentation projet par la directrice, Mme Sophie Voirin et le président de la Commission médicale d’établissement le Docteur Patrick Florentin
Madame Sophie Voirin, directrice de l’hôpital de Senones et de ceux de Raon l’Étape et Foucharupt et responsable de la filière gériatrique au sein de la communauté d’établissement de la Déodatie, et le Docteur Patrick Florentin, président et de la Commission médicale d’établissement leur ont présenté la genèse du projet, à partir d’un projet médical élaboré il y a quelques années et d’un cahier des charges très détaillé à la rédaction duquel ont été notamment associé les salariés des hôpitaux de Raon l’Étape et Senones, mais aussi les services de secours… et bien entendu l’Agence Régionale de Santé et le Département des Vosges.
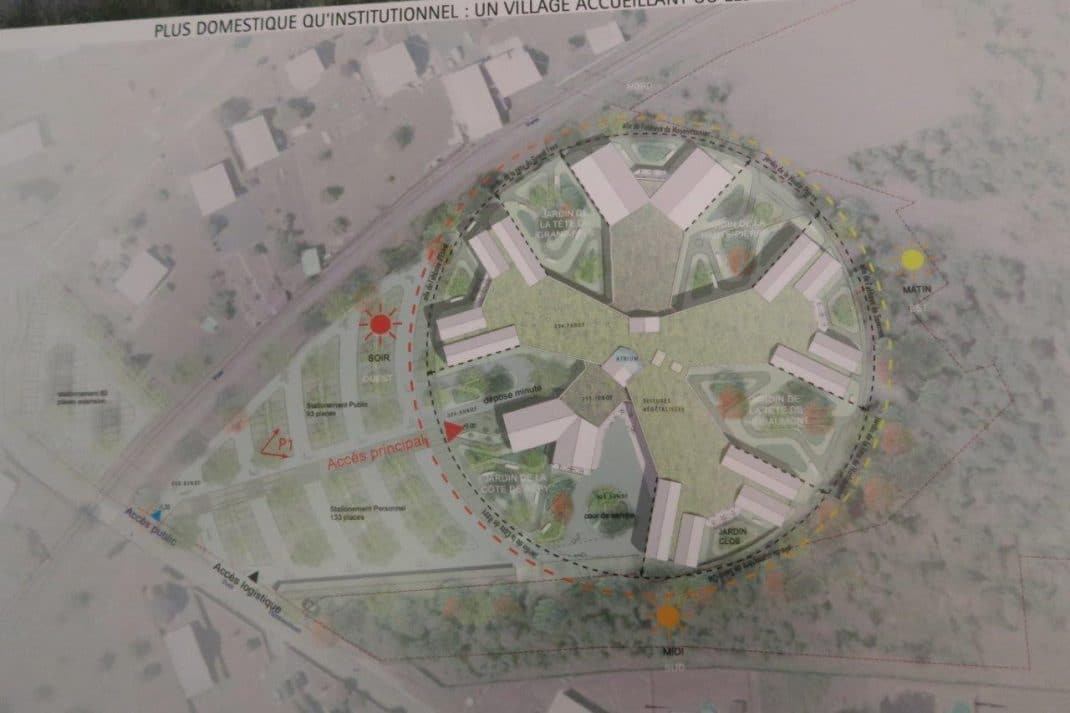
Plan d’ensemble du futur hôpital
D’un coût de 35 million d’Euros, le futur établissement remplacera ceux de Raon l’Etape et Senones avec un capacité globale conservée : 288 lits pour la quasi totalité dans chambres individuelles.
Le programme comporte :
- 50 lits de SSR (Soins de Suite et de Réadaptation) répartis en deux secteurs de 28 et 22 lits, ce dernier comportant une UPG (Unité Psycho Gériatrique) de 10 lits.
- 238 lits d’EHPAD (Etablissement Hospitalier pour Personnes Âgées Dépendantes). Les lits d’EHPAD comportent 3 services ayant chacun 2 ou 3 secteurs, soit au total 8 secteurs de 28 lits, comprenant chacun 2 unités de 14 lits, avec une UVP (Unité de Vie Protégée) de 12 lits, un PASA (Pôle d’Activités et de Soins Adaptés) de 12 places, destiné à accueillir à la journée les résidents de l’EHPAD, et 2 lits tampon.
- et un service de soins infirmiers à domicile (SSIAD) de 78 places.
Le nouvel hôpital sera situé entre Saint-Dié et Raon l’Étape, non loin de la voie express mais aussi de la voie verte de la vallée du Rabodeau, et à proximité de la commune d’Étival-Clairefontaine, à l’emplacement de l’ancienne usine Lecorché qui produisait des bâtiments préfabriqués et qui a connu son apogée dans les années 1950 et 1960, lors de la reconstruction de la Déodatie à la suite des destructions de la seconde guerre mondiale.

Entrée du futur hôpital intercommunal de Moyenmoutier
Il tient son nom des cinq rivières du secteur : la Meurthe et quatre de ses affluents, le Hure, la Plaine, le Rabodeau et la Plaine.
Globalement le projet comportera 15 000 m² avec un bâtiment de 3 niveaux, en étoile à 5 branches subdivisées elles mêmes en deux sous branches. Comme indiqué plus haut, les résidents seront pris en charge dans des petites structures de 14 lits, avec salle à manger commune ouverte et vue sur l’extérieur dans toutes les chambres.

Hall d’entrée
Il a été conçu pour répondre au mieux aux besoins des futurs résidents mais aussi des 235 professionnels qui seront à leur service.
Au niveau de la fourche de chaque branche il y aura des balcons avec une vue donnant sur la nature et les montagnes environnantes, et entre autres la Pierre d’Appel ancien site de peuplement celte situé sur les hauteurs d’Étival-Clairefontaine.
La pose de la première pierre est prévue en 2019 avec une ouverture en 2021.

Des terrasses donnant sur l’extérieur







 Pour diminuer le risque de troubles cardio-vasculaires, vous devez impérativement rompre avec vos mauvaises habitudes alimentaires. Voici comment.
Pour diminuer le risque de troubles cardio-vasculaires, vous devez impérativement rompre avec vos mauvaises habitudes alimentaires. Voici comment.
