
Un public attentif qui a longuement dialogué avec les conférenciers
La conférence organisée par le Club Cœur et Santé dans le cadre de la Semaine du Cœur ce mardi 24 septembre dans l’amphithéâtre du lycée Jules Ferry avait pour thème “L’infarctus, et après”.
Une pathologie fréquente
Cette maladie affecte chaque année plus de 110 00 personnes. C’est aussi la première cause de mortalité en France, avec 10 % des décès, mais elle représente plus d’un décès sur cinq entre 54 et 65 ans. Et, une fois sur cinq la maladie se révèle par un arrêt cardiaque.
Fort heureusement, grâce aux progrès médicaux et à une prise en charge plus précoce, le pronostic s’est nettement amélioré : ainsi la mortalité hospitalière qui était de 20% dans les années 80 et de 10% en 1995 est maintenant de 3-à 5 %, plus faible chez les hommes que chez les femmes. Problème : chez ces dernières année l’infarctus est en augmentation chez les moins de 55 ans.
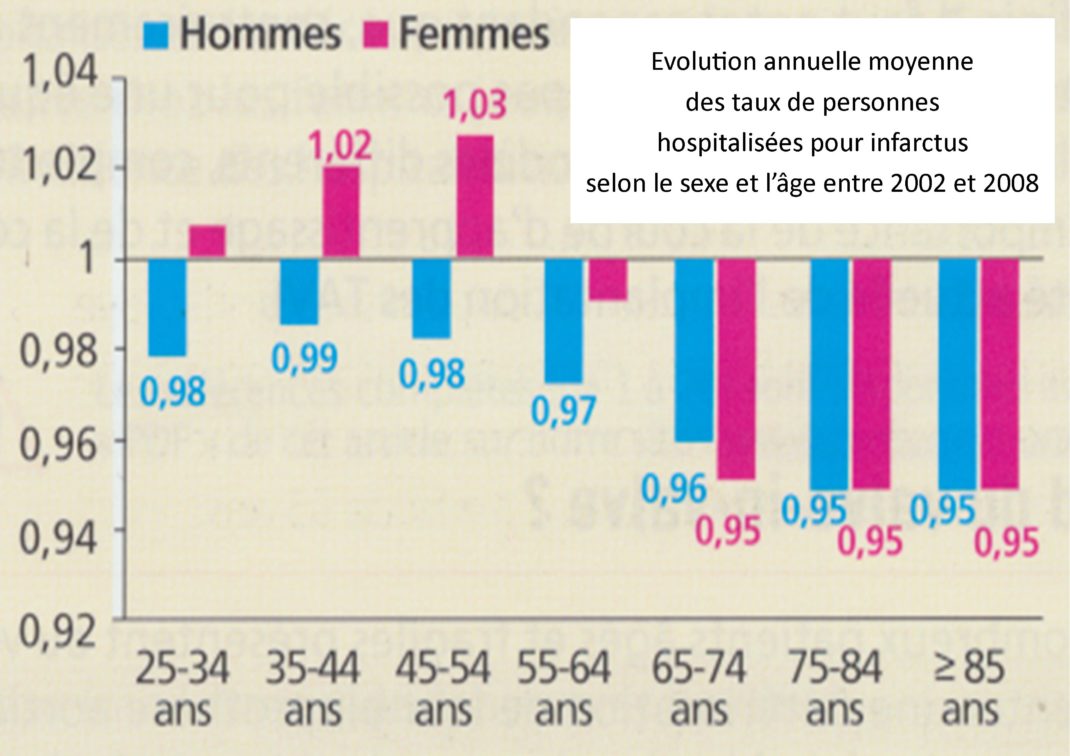
L’infarctus augmente chez les femmes jeunes alors qu’il diminue chez les hommes et les femmes de 55 ans et plus et chez hommes quelle que soit la tranche d’âge
Les Dr Mariya Manova et Jean-Louis Bourdon ont basé leur propos autour de quatre questions :
- pourquoi fait-on un infarctus ?
- comment le reconnaître ?
- quelle est sa prise en charge à la phase aiguë ?
- que faire après ?
Pourquoi fait-on un infarctus ?
Certains facteurs vont favoriser la survenue d’une maladie cardiovasculaire.
Certains sont non modifiables :
- L’âge (50 ans chez l’homme et 60 chez la femme),
- Le sexe masculin,
- L’hérédité (survenue précoce d’une maladie cardiovasculaire chez les parents : 50 ans chez le père et 60 ans chez la mère).
D’autres peuvent être contrôlés :
- Le tabac (il n’y a pas de « petit » tabagisme : 4 cigarettes/j multiplient déjà par 3 le risque d’infarctus) et le cannabis, responsable d’infarctus chez des sujets jeunes,
- L’hypertension artérielle,
- Le diabète (qui entraîne une atteinte plus diffuse). Pour plus d’info voir l’article de 2017 : https://coeuretsante.deodatie.fr/2017/10/03/coeur-et-diabete-pour-une-meilleure-prevention/
- L’hypercholestérolémie,
- L’obésité,
- La sédentarité,
- Le stress,
- La pollution atmosphérique,
- L’association tabac-pilule.
Le mécanisme de survenue de l’infarctus est constitué par la formation d’un caillot qui va obstruer une coronaire et ainsi priver de sang une partie plus ou moins important du muscle cardiaque (voir schéma ci-dessous).
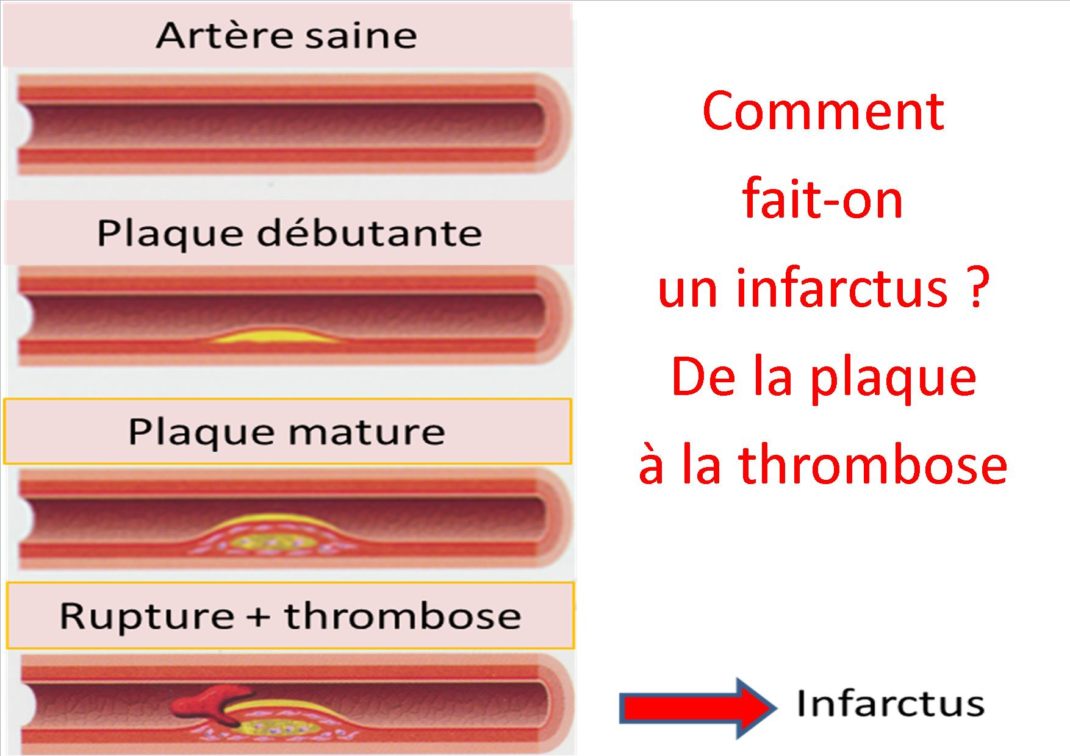
L’infarctus est en général lié à la formation, à partir d’une plaque d’athérome, d’un caillot qui va obstruer une artère du cœur
Comment reconnaître un infarctus ?
Le symptôme le plus fréquent est une douleur thoracique constrictive prolongée (plus de 20 minutes) qui peux irradier vers la mâchoire et les bras, en participer le gauche. Mais elle n’est pas toujours présente en particulier chez la femme. Les autres symptômes sont des troubles digestifs, des sueurs, un essoufflement, un malaise, une pâleur ou une fatigue inhabituelles…
Pour en savoir plus sur l’infarctus chez la femme voir notre article “Cœur de Femme” : https://coeuretsante.deodatie.fr/2017/03/09/la-soiree-debat-coeur-de-femme/ et le diaporama de cette soirée : Diaporama Cœur de femme 8 mars 2017
Quelle est la prise en charge ?
En cas de suspicion d’infarctus, il faut immédiatement faire le 15.
Cela permet une prise en charge précoce par le SAMU avec la réalisation d’un électrocardiogramme permettant de confirmer ou non le diagnostic, l’administration des premiers traitements, la surveillance du rythme cardiaque (avec réalisation d’un choc électrique en cas de survenue d’une fibrillation ventriculaire et, selon le type d’infarctus, le transfert vers un centre spécialisé avec réalisation d’une coronarographie dès les premières heures ou dans les 24 à 36 heures…
En effet, cet examen permet de faire le bilan des lésions des artères coronaires (celles qui vascularisent le cœur) et de réaliser une dilatation avec mise en place, si nécessaire, d’un stent.
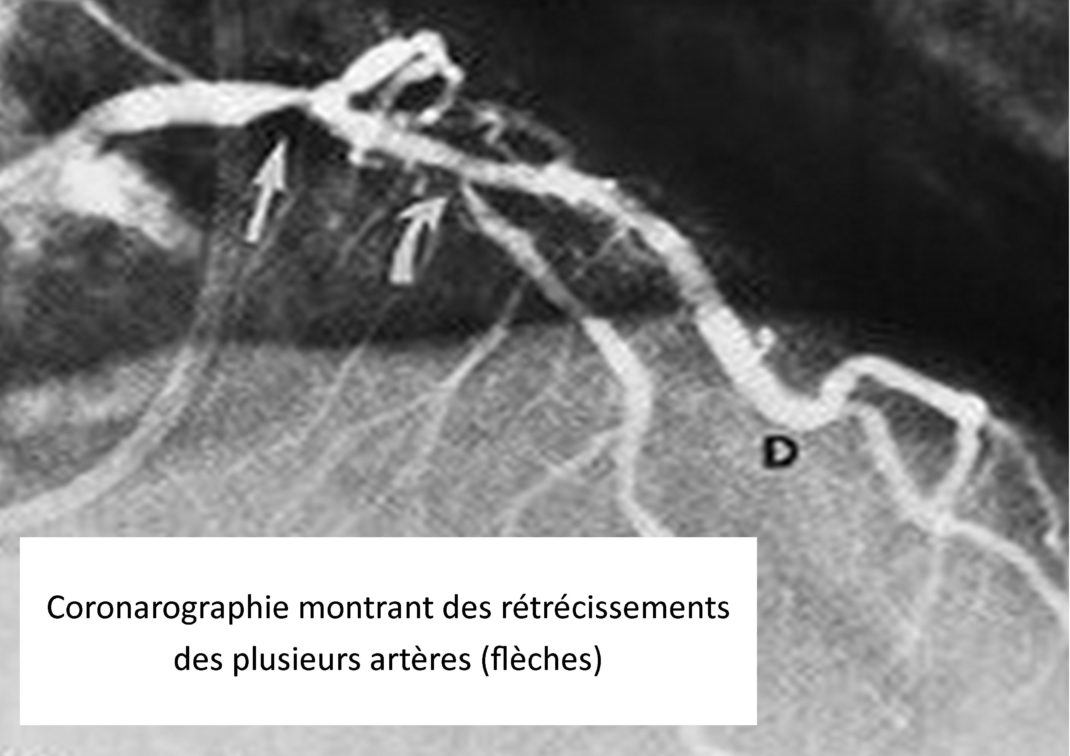
La coronarographie est l’examen clé de la prise en charge de l’infarctus. Elle permet de désobstruer l’artère responsable.
Après cet examen un traitement médicamenteux est indispensable. Il repose sur la prise d’au moins 5 médicaments : un béta-bloquant (il alentit le cœur, fait baisser la tension et a un effet anti-arythmique), de l’aspirine associée à un autre anti-plaquettaire (ils évitent la formation d’un nouveau caillot dans une coronaire), une statine (il fait baisser le “mauvais”cholestérol) et un inhibiteur de l’enzyme de conversion (a un effet anti-hypertenseur et empêche la dilatation du ventricule gauche) en plus de ceux nécessaires au contrôle d’un diabète ou d’un hypertension…
Il convient aussi de modifier son mode vie : arrêt du tabac, alimentation équilibrée et activité physique.
Que faire après un infarctus ? La réadaptation cardiaque
L’objectif est mettre tout en oeuvre pour “pour influencer favorablement le processus évolutif de la maladie cardiovasculaire et pour assurer au patient les meilleures conditions physiques, mentales et sociales, afin de préserver ou de retrouver une place aussi normale que possible dans la société ».
Telle est la définition par l’OMS (Organisation mondiale de la santé) de la réadaptation.
Elle comporte 3 phases :
- Phase 1 : hospitalière, elle a lieu juste après le début de la prise en charge,
- Phase 2 : soit ambulatoire, soit hospitalière est mise en oeuvre après la phase aiguë de la maladie
- Phase 3 : non médicalisée, pour toute la vie : éventuellement dans un Club Cœur et Santé… associée à un nouveau mode de vie.
Selon les recommandations de l’OMS et des sociétés nationales et internationales de cardiologie elle devrait être proposée à toute personne ayant fait un problème coronarien. A elle seule, elle fait baisser de près de moitié le risque de récidive (- 46 %) et de 39 % de la mortalité cardiovasculaire.
Et, au delà de ces chiffres, l’on constate même qu’après la réadaptation les capacités sont en général supérieures à ce qu’elles étaient avant l’accident cardiaque et que la majorité des personnes qui travaillent vont reprendre leur activité professionnelle.
Cependant, malgré ces bénéfices considérables, en France, moins d’une personne sur deux bénéficie d’une réadaptation après un infarctus. Les raisons sont multiples, en particulier l’éloignement d’un centre de réadaptation.
Mais à Saint-Dié, nous n’avons ce problème puisque notre hôpital dispose d’un tel service. L’année dernière, 125 personnes ont été accueillies pour une vingtaine de séances, à raison de trois par semaine, pour un programme de phase 3 par l’équipe pluridisciplinaire qui prend en charge les différents aspects de la réadaptation : cardiologues, diabétologues, kinésithérapeutes, infirmières, diététiciennes, coach sportif, tabacologues, psychologue, voire pneumologue…

La réadaptation cardiaque au Centre hospitalier de Saint-Dié
Outre le ré-entraînement à l’effort avec gymnastique et exercices sur vélo ou tapis roulant, il est mis en place des séances d’éducation thérapeutique qui permettent de mieux connaître la maladie et les traitements (qui sont optimisés durant les séances).
Lors de ce programme, les personnes vont également rencontrer des membres du club Cœur et Santé qui sont pour la plupart “passés” par le service et qui vont leur faire part de leur expérience et leur présenter les activités du club. Car, après cette phase 2, il est important de passer à la phase 3, soit de façon individuelle soit en groupe, en particulier au sein du club de Saint-Dié.
