
Affiche sur l’AVC de l’Agence Régionale de Santé du Grand Est
L’Accident Vasculaire Cérébral (AVC) touche chaque année en France plus de 130 000 personnes, à un âge moyen de 71 ans pour les hommes et de 76 chez les femmes, mais un quart des victimes ont moins de 65 ans.
C’est la première cause de handicap et la deuxième cause de démence après la maladie d’Alzheimer (1/3 des démences).
Les causes principales
- les AVC ischémiques (80 %) sont liés à l’obstruction d’une artère cérébrale par un caillot issu du cœur (en général à l’occasion d’une arythmie cardiaque auriculaire) ou d’une plaque d’athérome carotidienne.
- les AVC hémorragiques (20%) sont dus à la rupture d’une artère cérébrale à l’occasion d’une poussée tensionnelle ou due à une malformation vasculaire.
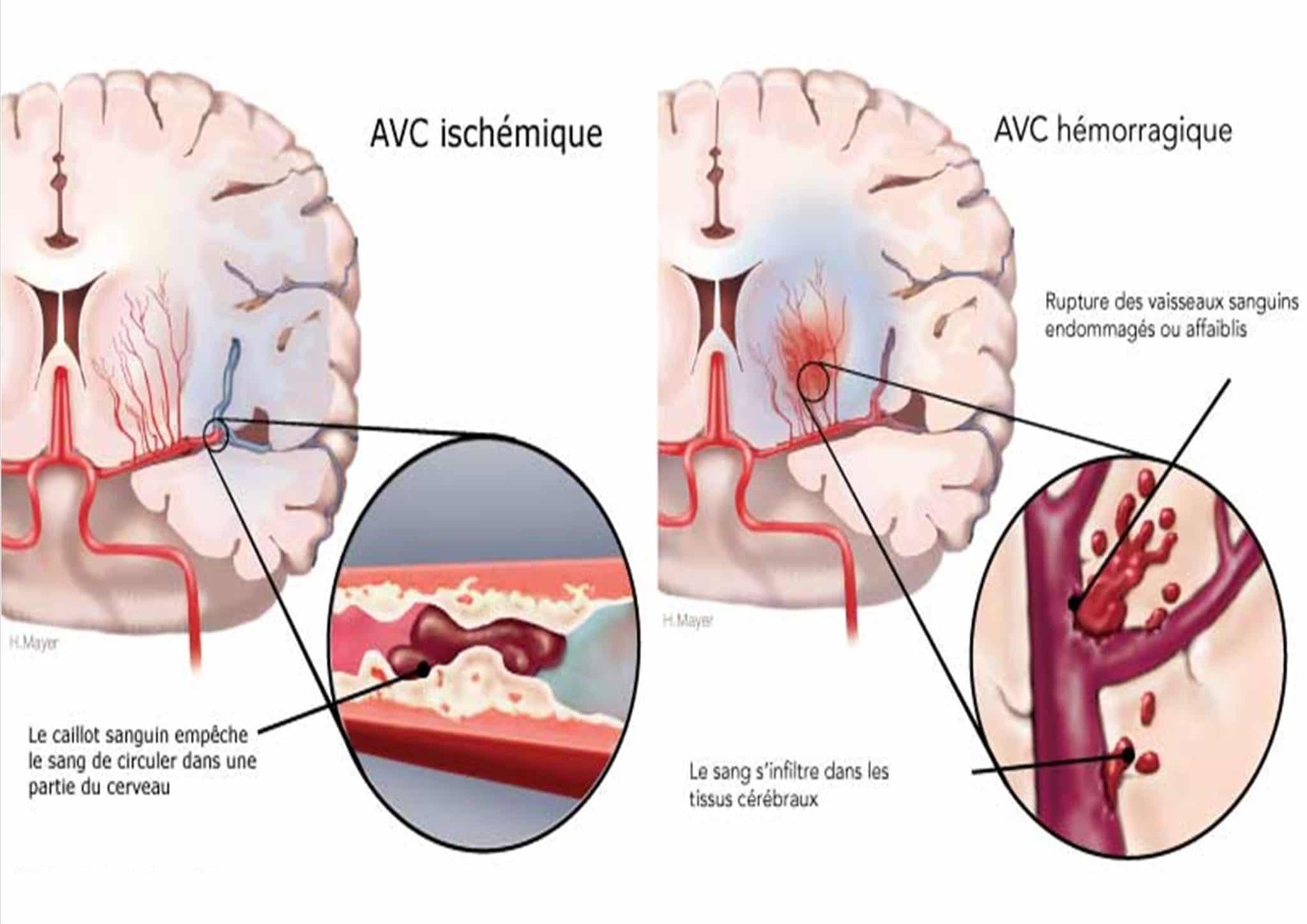
Mécanisme des AVC ischémique et hémorragique (source : Fondation des maladies cardiovasculaires du Canada)
Le pronostic peut être amélioré et les séquelles diminuées ou nulles si l’accident est pris en charge très précocement (chaque minute compte).
Comment reconnaître un AVC ?
En français, l’acronyme VITE permet retenir les principaux signes et d’appeler le 15 :
- Visage déformé ou engourdi,
- Inertie, faiblesse ou engourdissement d’un membre ou d’un côté du corps,
- Trouble de la parole,
- Eviter le pire et en urgence appeler le 15.
Mais un AVC peut aussi se manifester par les signes suivants :
- trouble de la vision : problème de vision soudain, même temporaire,
- faiblesse : perte soudaine de force ou engourdissement soudain au visage, à un bras ou à une jambe, même temporaire,
- difficulté soudaine de compréhension ou confusion soudaine, même temporaire
- mal de tête soudain, intense et inhabituel,
- étourdissement : perte soudaine de l’équilibre, en particulier si elle s’accompagne d’un des autres signes.
Que faire ?
- Si vous êtes témoin d’un de ces signes, réagissez vite.
- Appelez immédiatement le 15 même si les signes disparaissent.
- Mieux vaut appeler à tort que trop tard.
Voici donc l’histoire de M. Z.
Elle est résumée dans sa lettre de sortie. Dans cette lettre les gestes médicaux et les traitements ont été mis en gras.
M. Z, 58 ans, a été hospitalisé le 8 septembre à la 1ère heure d’un AVC ischémique avec une hémiplégie droite et des troubles de la parole. Après réalisation d’une IRM cérébrale mettant en évident une zone ischémique, il a bénéficié d’une thrombolyse par voir veineuse. Les signes neurologiques ont totalement régressé en quelques heures.
Sur l’électrocardiogramme et le Holter il n’y a pas d’anomalie du rythme cardiaque, l’échocardiographie bidimensionnelle ne montre pas de cardiopathie emboligène mais en échographie vasculaire on observe une plaque sur la carotide droite de l’ordre de 50%.
Holter ECG (source centre hospitalier de Luxembourg)
Il sort le 12 septembre avec le traitement suivant : Kardégic, Statine.
Que ce serait-il passé en 1978 ?
M. Z. n’aurait probablement pas été hospitalisé aussi rapidement. Il n’aurait pas eu d’imagerie cérébrale, ni d’échographies carotidienne ou cardiaque bidimensionnelle, ni Holter. Il n’aurait pas reçu de traitement par Kardégic et Statine.
Les progrès réalisé depuis 1978
Les progrès dans la prise en charge des urgences
Les secours (15, 18 ou 112) sont de plus en plus précocement appelés pour une suspicion d’AVC. Le diagnostic étant fait plus rapidement, un traitement peut être appliqué dès les premières heures, ce qui améliore le pronostic.
Les progrès diagnostiques
Ils concernent l’imagerie cérébrale, vasculaire et cardiaque et la rechercher d’une fibrillation auriculaire.
- L’imagerie cérébrale
Depuis les premiers prototypes en 1972, la qualité des images de scanner et d’IRM a progressé. Il en est de même pour l’IRM. Avec ces appareils, on peut également faire des angiographies (imagerie des vaisseaux). L’intérêt à la phase aiguë est de faire un diagnostic et de préciser la nature ischémique ou hémorragique de l’AVC et donc d’orienter le traitement.
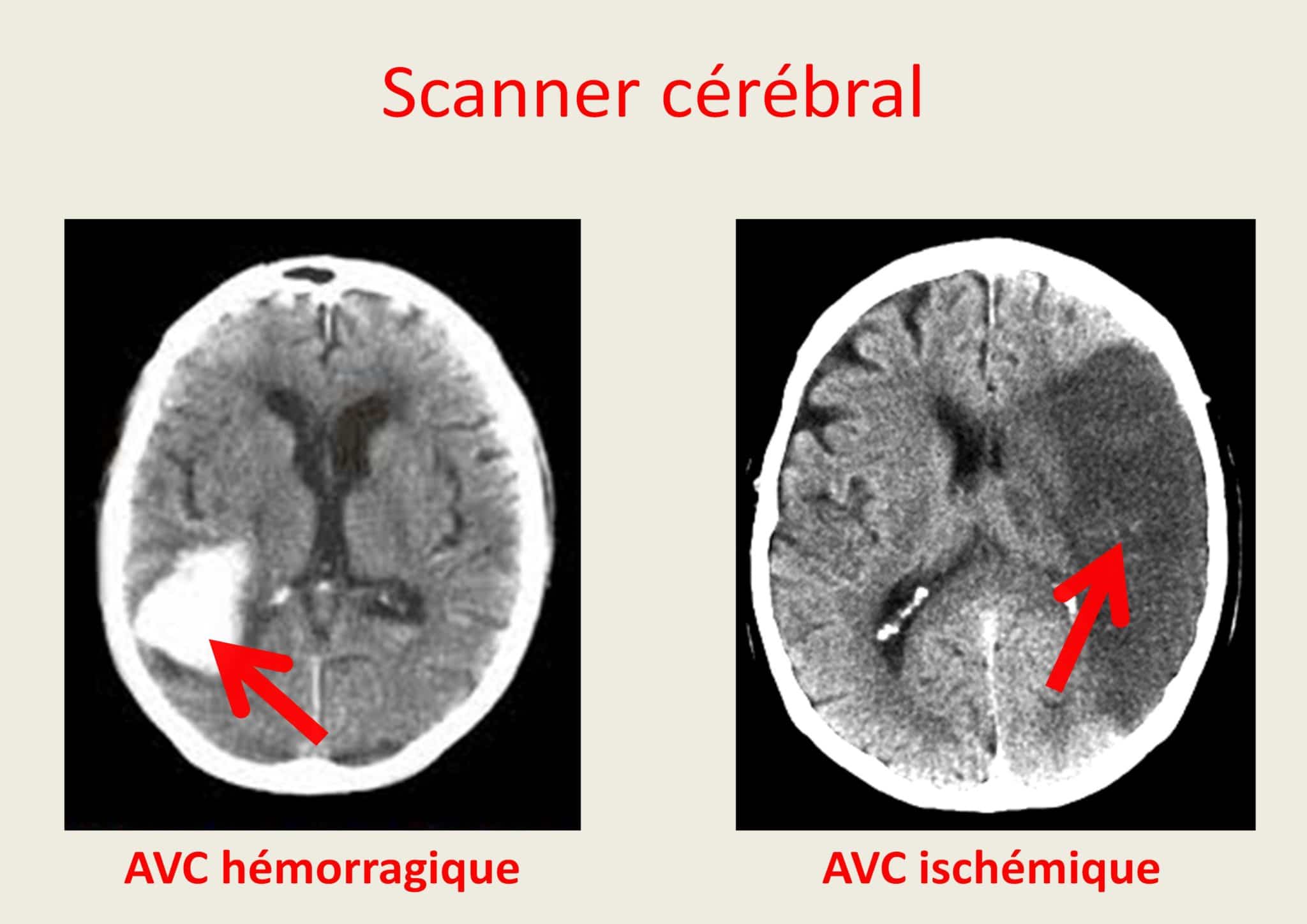
Aspect au scanner des AVC ischémique et hémorragique
- Les imageries vasculaire et cardiaque
Elles reposent sur l’échographie couplée au Doppler à la recherche de plaques d’athérome voire de caillot dans les carotides ou d’un caillot intracardiaque, en particulier dans oreillette gauche, ou d’une anomalie susceptible d’en provoquer un. Dans certains cas, il peut être réalisé une échographie trans-œsophagienne, en particulier pour analyser l’auricule gauche, un petit appendice de l’oreillette.
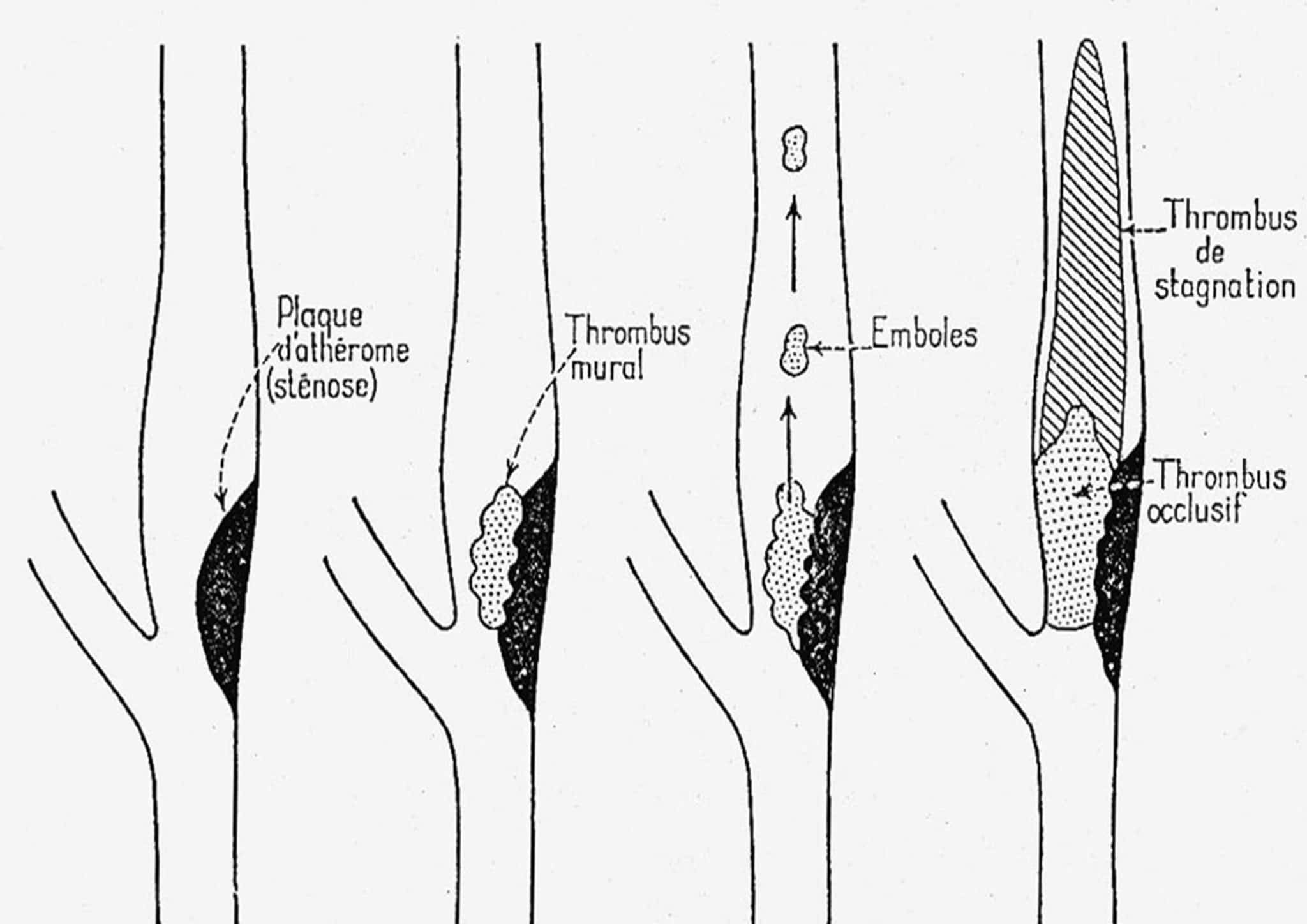
Caillot carotidien sur une plaque d’athérome
- La recherche d’une fibrillation auriculaire
Elle se fait avec l’électrocardiogramme standard (ECG) et l’enregistrement de longue durée (Holter). Dans certains cas, on peut être conduit à mettre en place un Holter implantable pouvant enregistrer l’ECG pendant 2 à 3 ans.
Les progrès thérapeutiques
En dehors de l’Amiodarone (1968), des anti-vitamine K (années 1920) et de la chirurgie carotidienne (1952), aucun des traitements actuellement utilisés n’existait en 1978.
Les traitements médicamenteux
Cela concerne :
- les thrombolytiques (médicaments qui permettent de “dissoudre” un caillot (Actilyse, 1987), à condition d’être administrés dans les toutes premières heures (délai de 4 heures 30 si moins de 80 ans et 3 heure après);
- les anti-plaquettaires qui empêchent la formation du caillot : Aspirine (Kardégic, 1989), Clopidogrel (Plavix, 1998);
- les statines qui font baisser le cholestérol et “stabilisent ” les plaques d’athérome ce qui limite la formation d’un caillot à leur niveau (Simvastatine, 1988);
- les anticoagulants qui seront prescrits en cas de fibrillation auriculaire : anti-vitamine K (Préviscan, Coumadine, Sintrom) et anticoagulants directs (Pradaxa, 2008, Xarelto 2008 et Eliquis, 2014);
- des bêtabloquants ou des antiarythmiques peuvent prescrits en cas d’arythmie auriculaire : Amiodarone, Flécainide (Flécaine, 1984), Propafénone (Rythmol, 1984).
Les autres traitements
Chirurgie carotidienne : en cas de rétrécissement supérieur à 80 % après un AVC ischémique transitoire ou en urgence si lésion pré-occlusive.
Dans de rares cas, on peut être amené à mettre en place par voie fémorale des dispositifs visant à occlure l’auricule gauche (Watchman, 2002), voire à fermer une communication entre les deux oreillettes (prothèse d’Amplazter, 1997), voire à pratiquer une aspiration du caillot dans l’artère cérébrale bouchée.
L’évolution de la prise en charge des arrêts cardiaques depuis 1978
Elle a été améliorée grâce à
- un public mieux informé, qui appelle le 15 plus tôt,
- de nouveaux outils diagnostiques (imagerie, cérébrale, vasculaire et cardiaque, ECG de longue durée),
- de nouveaux outils thérapeutiques (thrombolyse précoce, aspirine, statine, anticoagulants, antiarythmiques),
Pour en savoir plus :
https://coeuretsante.deodatie.fr/2018/10/18/avc-facteurs-de-risque-prevention-et-prise-en-charge/
